Late complicaties ten gevolge van therapie Hodgkin of Non-Hodgkin lymfoom
Patiënten in remissie na vroegere therapie lopen, afhankelijk van het type maligniteit, het risico op recidief van deze ziekte, maar ook op late schade van de vroegere therapie. Te denken valt aan late schade na gebruik van antracyclines (de meeste hematologische aandoeningen), na TBI (denk aan conditioneringsschema’s voor autologe en allogene SCT), en vooral na toepassing van radiotherapie.
Chemotherapie-gerelateerd
- Secundaire myelodysplasie/AML. Incidentie vanaf circa 1 jaar na stop therapie, met toename tot 4-6 jaar. Na 10 jaar risico vrijwel nihil. NB ook bij een recidief AML moet dus ook met een nieuwe therapie-gerelateerde AML rekening gehouden worden!
- Infertiliteit en hormonale insufficiëntie. Indien vrouwen na behandeling vroegtijdig in de overgang zijn gekomen: oestrogeen substitutie (osteoporose), zie Infertiliteit en hormonale insufficiëntie na chemo- en radiotherapie.
- Cardiotoxiciteit. Na alle antracyclines-bevattende schema’s is er een toename tot meer dan 20% na 10 jaar aan ernstige decompensatio cordis op basis van cardiomyopathie en/of ritmestoornissen, waarbij het risico toeneemt bij patiënten met een agressief NHL, pre-existente hypertensie, jonger dan 50 jaar, en bij diegenen die een tweedelijns therapie en/of auto-SCT hebben ondergaan.
NB ook bij patiënten die ‘slechts’ 300 mg/m2 adriamycine of een equivalent hiervan hebben gehad, komt dit voor.
Radiotherapie-gerelateerd
- Carcinomen/sarcomen in bestraalde gebied; b.v. Huid-, schildklier-, long-, oesofagus- en mammacarcinomen na mantelveldbestraling en tumoren van de tr. digestivus na buikbestraling. Risico verhoging start vanaf 5-10 jaar na behandeling, en blijft sterk verhoogd tot tenminste 20 tot 25 jaar na behandeling.
- Hypothyreoïdie na bestraling van de hals. Een (subklinische) hypothyreoïdie ontwikkelt zich gemiddeld binnen 10 jaar na radiotherapie, maar kan ook tot meer dan 20 jaar daarna ontstaan. Het vaststellen en vroegtijdig behandelen van een subklinische hypothyreoidie is voral belangrijk bij kinderwens en of vroege zwangerschap.
- Coronair insufficiëntie/myocardinfarct, klepafwijkingen, geleidings- en ritmestoornissen, pericarditis na bestraling van mediastinum, mits >30 Gy gehad. Met bestraling geassocieerde hartziekten, met uitzondering van pericarditis, presenteren zich meestal 10 tot 15 jaar na blootstelling aan bestraling, hoewel niet-symptomatische afwijkingen al eerder gezien kunnen worden.
- Hypertensie na bestraling nieren/abdomen. Arterie afsluiting perifeer van bestraling grote arterie, waaronder met name CVA’s na RT op de hals.
- Hyposplenisme na miltbestraling, dus ook na subtotal nodal bestraling zoals bij Hodgkin is gegeven.
Mogelijk chemotherapie- en radiotherapie-gerelateerd
Non-Hodgkin’s lymfomen. Interval sterk variërend, meestal > 10 jaar.
Advies met betrekking tot het monitoren van late complicaties, c.q. actieve interventie (afhankelijk van voorafgaande therapie):
- Anti- rookbeleid. Geen overmatige UV-expositie (zonnebaden) op bestraald gebied.
- Voorlichting betreffende zelfcontrole op moedervlekken. Borstzelfonderzoek wordt niet geadviseerd.
- Adviezen gericht op risicofactoren hart/vaatziekten, stoppen met roken (longca en hartziekten) en overmatig alcoholgebruik (KNO en mondholtecarcinomen, gastrointestinale maligniteiten), gezonde voeding, voldoende bewegen en voorkómen overgewicht.
- Bij anamnese aandacht voor algemene risicofactoren voor hart- en vaatziekten, familiair voorkomen van hart-en Aandacht voor fertitiliteit, premature menopauze en osteoporosepreventie. Bij eerste polikliniekbezoek cyclusanamnese afnemen, daarna op indicatie. Zo nodig verwijzen naar gynaecoloog bij uitblijven zwangerschap (na meer dan 12 maanden onbeschermde, op conceptie gerichte coïtus). Zie Infertiliteit en hormonale insufficiëntie na chemo- en radiotherapie.
- vaatziekten, diabetes mellitus en carcinomen.
- Vanaf 10 jaar na radiotherapie: cave klachten tr. digestivus (oesofagus na mediastinumbestraling; maag en lager na buikbestraling). Algemeen lichamelijk onderzoek: bloeddrukcontrole, controle hartritme, auscultatie hart en longen, bepaling BMI, palpatie lever- en milt, enkeloedeem. Inspectie huid van vroeger bestraalde gebieden.
- Auscultatie grote vaten in bestraald gebied i.v.m. eventuele souffles.
- Gedurende de eerste 10 jaar controle van het bloedbeeld (AML/MDS).
- Jaarlijks follow-up schildklierfunctie (alertheid bij (gewenste) zwangerschap), palpatie van de schildklier en auscultatie carotiden na radiotherapie op de hals.
- Overig laboratoriumonderzoek: eenmaal per vijf jaar bepaling lipidenspectrum (nuchter cholesterol, HDL-c, LDL-c, triglyceriden), nuchter glucose, jaarlijks bepaling NT-pro BNP.
- Na 5 en 15 jaar ECG en echografie voor klepdysfunctie bij radiotherapie op (een deel van) het mediastinum en bepaling ejectiefractie bij cumulatieve dosis equivalent aan adriamycine ≥ 300 mg/m2 (≈ epirubicine ≥ 540 mg/m2 of mitoxantrone ≥ 90 mg/m2 of idarubicine ≥ 112,5 mg/m2) of een combinatie van chemo-en radiotherapie ongeacht de cumulatieve dosis anthracyclines (in het UMCG met deze specifieke vraagstelling hiervoor naar cardioloog verwijzen).
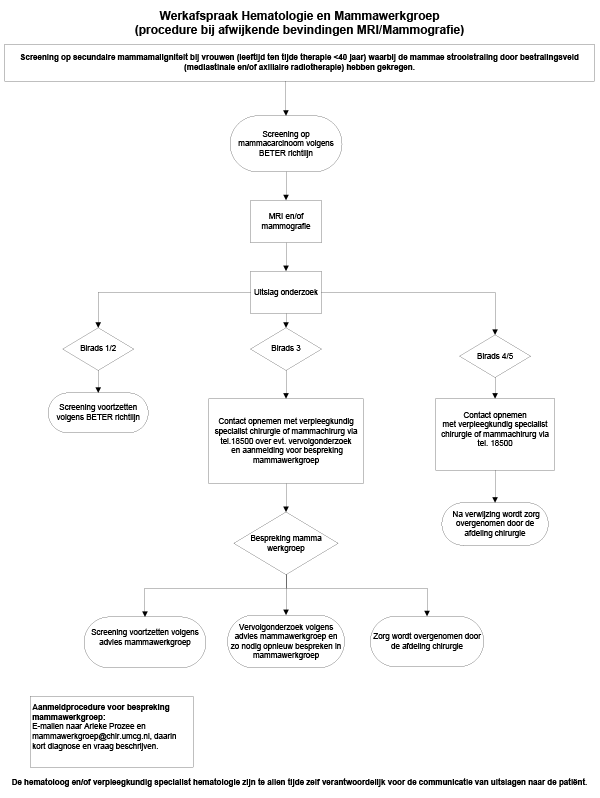
- Bij vrouwen (leeftijd ten tijde therapie <40 jaar) waarbij de mammae strooistraling door bestralingsveld hebben gekregen (mediastinale en/of axillaire radiotherapie): vanaf 8 jaar na radiotherapie maar niet voor het 30e levensjaar starten met jaarlijkse MRI en mammografie en borstonderzoek (zie tabel)
Leeftijd 25-30 30-60 60-70 70-75 Klinisch borstonderzoek Jaarlijks Jaarlijks elke 2 jaar – MRI Jaarlijks Jaarlijks – – Mammografie (polikliniek) – Jaarlijks elke 2 jaar – Mammografie (bevolkingsonderzoek) – – – elke 2 jaar - Vaccinatie tegen pneumococcen, H. Influenza, meningococcen, extra malaria profylaxe e.d. nodig bij reizen na splenectomie of RT milt. Zie Infectiepreventie/vaccinatie bij splenectomie en hyposplenisme.
Infertiliteit en hormonale insufficiëntie na chemo- en radiotherapie
Kans op infertiliteit
- Mannen sperma laten invriezen via poli IVF (tel. 13032), contactpersoon Dr. A. Simons.
- Vrouwen: evt. participatie in onderzoek naar laparoscopisch verwijderen, invriezen en evt. re-implanteren van één ovarium (contactpersoon Dr. A. Simons).
Hormonale insufficiëntie (premature ovarian failure) bij vrouw
NB: naast hormonale substitutie ook adviezen over leefregels, gebruik van calcium in de voeding en vit. D (zonlichtexpositie) geven.
Veel patiënten verliezen als gevolg van de behandeling van hematologische maligniteiten hun ovariële functie. Hierdoor kunnen zowel fertiliteit als overige ovarieel bepaalde functies gestoord worden. Niet altijd is duidelijk of de ovariële functie daadwerkelijk volledig en definitief is weggevallen.
Patiënten met kinderwens of andere vragen over fertiliteit worden doorverwezen naar de afdeling Gynaecologie. Bij patiënten zonder kinderwens met een evidente ovariële disfunctie is er indicatie tot suppletie van oestrogenen tot de leeftijd van tenminste 46 jaar en zogewenst tot de leeftijd 50 jaar. Bij patiënten zonder kinderwens bij wie twijfel bestaat over de ovariële functie is er indicatie voor zowel suppletie als adequate anticonceptie.
Verwijzing
Bij kinderwens of andere vragen over fertiliteit worden patiënten doorverwezen naar polikliniek Voortplantingsgeneeskunde t.a.v. dr. A. Hoek.
Suppletie
Suppletie door middel van een gecombineerd oraal anticonceptivum komt alleen in aanmerking als er ook indicatie is voor anticonceptie (zie hieronder). In andere gevallen bestaat er keuze mogelijkheid tussen:
- Suppletie met alleen oestrogenen, alleen indien er geen uterus meer aanwezig is. Oestrogenen worden gesuppleerd in de vorm van estradiol, beschikbaar in tabletten van 1 of 2 mg en in nasale, transdermale en subcutane vormen (de prijsverschillen zijn niet groot, de voorkeur van de patiënte kan worden gevolgd) Voorbeelden:
- Oraal: estradiol oraal tabletten (zie Farm Kompas) van 1 resp 2 mg.dd continu
- Nasaal: Aerodiol® 1 dd 2 puff’jes van 150 μg.
- Transdermaal: estradiol pleisters met transdermale afgifte van 50 μg dd
- Subcutaan: estradiol s.c. 6-maandelijks: Meno-Implant®
- Suppletie met oestrogenen en progestagenen wanneer de uterus aanwezig is. Hierbij zullen er, afhankelijk van het combinatieschema wel of niet onttrekkingsbloedingen optreden. Vanuit gynaecologisch oogpunt is geen voorkeur aan te geven boven het een of het ander, de voorkeur van de patiënte kan hierin gevolgd worden. Voorbeelden van geschikte suppletie combinatiepreparaten zijn:
- Met onttrekkingsbloedingen: Trisequens®, Femoston® 1/10 of 2/10)
- Zonder onttrekkingsbloedingen: Femoston® 1/5 continu of Angeliq®.
Suppletie wordt in principe gestopt na het vijftigste levensjaar, in overeenstemming met de gemiddelde leeftijd van menopauze bij Nederlandse vrouwen ( 51.4 jaar), tenzij er sociaal invaliderende klachten worden ervaren. Langer continueren brengt een verhoogd risico op mammacarcinoom met zich mee, zonder dat dit voldoende gecompenseerd wordt door bijvoorbeeld afname van osteoporose.
Suppletie en anticonceptie
Bij patiënten bij wie er twijfel is over de ovariële functie en die geen kinderwens hebben, kan anticonceptie en suppletie gecombineerd worden in de vorm van een oraal anticonceptivum (OAC). Hierbij moet rekening gehouden worden met de gebruikelijke (relatieve) contra-indicaties voor OAC, waaronder leeftijd boven de 40 jaar, leeftijd boven de 35 jaar in combinatie met roken, of bij een verhoogd risico op arterieel en veneus vaatlijden anderszins (status na radiotherapie op het mediastinum).
3. Eerste keuze is een éénfase, tweede generatie sub-50 OAC. Voorbeeld van een geschikt preparaat is Microgynon® 30 [ref NHG standaard].
4. Als er contra-indicaties zijn voor OAC (en niet voor hormonale suppletie therapie) of als patiënten voorkeur hebben voor een andere vorm van anticonceptie, kan hormonale suppletie therapie in de vorm van oestrogenen-monotherapie gecombineerd worden met een andere betrouwbare vorm van anticonceptie. Voorbeelden zijn:
- Oestrogeen monopreparaat + Mirena® spiraal
- Oestrogeen monopreparaat + Progestageen-alleen-pil anticonceptie preparaat (een zgn. POP in de vorm van de ‘minipil’, prikpil, implantatiestaafje).
5. Indien gekozen wordt voor condooms of een koperhoudend IUD dient men een gecombineerd suppletie preparaat (zie 2) voor te schrijven.
Patiënten kunnen voor verdere informatie en voorschrijven/plaatsing van deze anticonceptiva worden verwezen naar hun huisarts of gynecoloog.
Literatuurlijst
- Adams MJ, Lipsitz SR, Colan SD, et al. Cardiovascular status in long-term survivors of Hodgkin’s disease treated with chest radiotherapy. J Clin Oncol 22:3139-3148, 2004.
- Bethge W, Guggenberger D, Bamberg M, et al: Thyroid toxicity of treatment for Hodgkin’s disease. Ann Hematol 79:114-8, 2000
- Elmore JG, Armstrong K, Lehman CD, et al: Screening for breast cancer. JAMA 293:1245-56, 2005
- Henry-Amar, M. et al. Causes of death after therapy for early stage Hodgkin’s disease entered on EORTC protocols. Int J Radiat Oncol Biol Phys 1990; 19: 1155-1157.
- Leeuwen, F.E. van, et al. Second cancers following Hodgkin’s disease: A 20-year follow-up study. J Clin Oncol 1994, 12: 312-325.
- Moser, E.C. et al. Late non-neoplastic complications in aggressive non-Hodgkin’s lymphoma patients across four randomized EORTC-trials. Clin. Lymphoma 2005; 6:122-130.
- Moser, E.C., Noordijk, E.M., Van Leeuwen, F.E., Le Cessie, S., Baars, J.W., Thomas, J. et al. Long-term risk of cardiovascular disease after treatment for aggressive non-Hodgkin lymphoma. Blood 2006; 107:2912-2919.
- Nelson HD, Tyne K, Naik A, et al: Screening for breast cancer: an update for the U.S. Preventive Services Task Force. Ann Intern Med 151:727-37, W237-42, 2009
- Simons A, Brink J. Succesvol gebruik van vers en ontdooid humaan ovariumweefsel voor onderzoek en therapie. TPO 2006;1:02-11.
- Rossouw JE, Anderson GL, Prentice RL, LaCroix AZ, Kooperberg C, STefanick ML, Jackson RD, Beresford SA, Howard Bv, Johnson KC, Kotchen JM, Ockene J; Writing Group for the Women’s Health Initiative Investigators. Risks and benefits of estrogen plus progestin in healthy postmenopausal women: principal results from the Women’s Health Initiative randomized controlled trial. JAMA 2002;288:321-33.
- Tanis BC, Van den Bosch MAAJ, Kemmeren JM, Manger Cats V, Helmerhorst FM, Algra A, Van der Graaf Y, Rosendaal FR. Oral contraceptives and the risk of myocardial infarction. New Engl J Med 2001;345:1787-93.
- NHG standaard Hormonale anticonceptie, september 2003.