Oorsprong van de ziekte en symptomen
Chronisch lymfatische leukemie (CLL) is van alle soorten leukemie (acute en chronische leukemie) de meest voorkomende soort. De ziekte komt vooral bij ouderen voor en wordt tien maal zo vaak gezien als acute leukemie. Desalniettemin blijft het om een zeldzame aandoening gaan met in Nederland 50 nieuwe patiënten per 100.000 per jaar.
De oorzaak van CLL is niet bekend. Het gaat om een kwaadaardige aandoening van cellen die afstammen van de B-lymfocyten, een bepaald type witte bloedcellen die een rol spelen in onze afweer. B-lymfocyten ontstaan op hun beurt weer uit de stamcellen, van waaruit alle andere bloedcellen gevormd worden (dia 2).

Dia 1
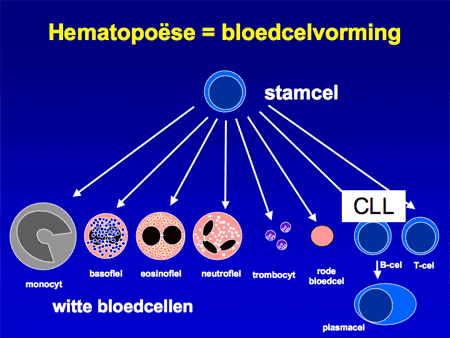
Dia 2

Dia 3

Dia 4
Bij CLL is sprake van een sterke toename van een bepaald soort B-lymfocyten in het bloed. Het aantal CLL-cellen neemt niet zozeer toe door toegenomen celgroei en woekering, maar eerder door het feit dat het natuurlijke mechanisme van cellen om dood te gaan ontbreekt. In feite is CLL dus een soort stapelingsziekte.
De CLL-cellen zitten altijd in het bloed, waarbij het aantal witte bloedcellen sterk verhoogd zal zijn. Daarnaast zullen ze zich vooral bevinden in het beenmerg en soms ook in de lymfklieren en in de milt. De ziekte verloopt zeer sluipend en is zeker de eerste jaren meestal zonder enig symptoom. CLL is dan ook typisch een aandoening die bij toeval ontdekt wordt wanneer er om een andere reden bloedonderzoek gedaan wordt. Naarmate de ziekte voortschrijdt, nemen de aantallen CLL-cellen in het lichaam toe, waardoor de ruimte in het beenmerg – waar de normale bloedcelaanmaak plaatsvindt – steeds meer in beslag wordt genomen door CLL-cellen.
Beenmerg is de plaats waar de normale bloedaanmaak plaatsvindt, zoals de rode cellen (nodig voor zuurstoftransport; een tekort geeft bloedarmoede), witte cellen (leukocyten genaamd, een hele diversiteit aan soorten, en nodig voor de afweer tegen bacteriën, virussen en andere infectiebronnen) en bloedplaatjes (trombocyten genaamd, nodig voor de bloedstolling). Het laat zich raden dat de symptomen van vergevorderde CLL dan ook gekenmerkt worden door bloedarmoede, een toename van infecties of het sneller optreden van bloedingen (bloedneus, bloedend tandvlees, gauw blauwe plekken).
Ten slotte kan CLL aanleiding geven tot lymfkliervergroting en miltvergroting. Beide symptomen kunnen klachten geven. Vergroting van de milt kan leiden tot een zwaar of pijnlijk gevoel links in de bovenbuik (dia 7).
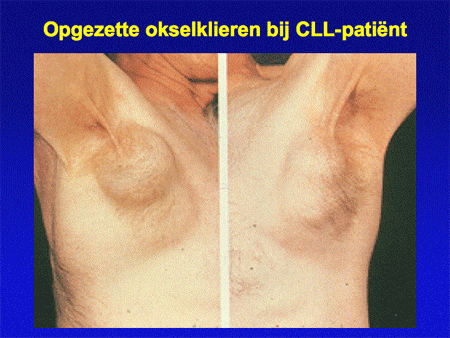
Dia 6
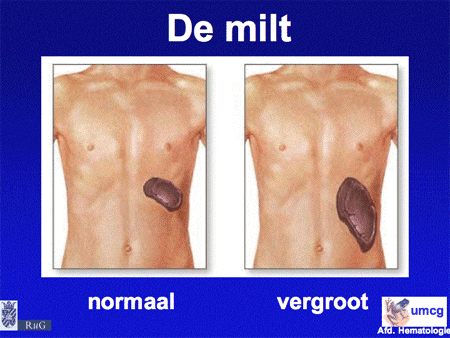
Dia 7
Hoe wordt CLL aangetoond?
De diagnose CLL wordt gesteld door bloedonderzoek. Meestal is het een makkelijke diagnose, omdat de CLL-cellen voor een laboratoriumanalist goed te herkennen zijn (dia 5). Er zijn echter ziektebeelden die op CLL kunnen lijken. Daarom is het belangrijk dat de bloedcellen goed onderzocht worden met aanvullende technieken. Eén zo’n techniek heet flowcytometrie, een kleurmethode waarmee kan worden bewezen dat de afwijkende cellen inderdaad CLL-cellen zijn, afstammend van B-lymfocyten.
Binnen de CLL worden ook weer subgroepen herkend die een verschillende prognose hebben. Twee van deze technieken zijn belangrijk. De ene techniek heeft te maken met het begrip hypermutatie. Hypermutatie is een mooi woord voor een speciale ontwikkeling in het afweersysteem van de B-cellen. De ene groep, de zogenaamde gehypermuteerde CLL-vorm (het voert te ver om hier verder op in te gaan), heeft een uitstekende prognose met een levensverwachting van minstens vele tientallen jaren. De andere groep daarentegen (de niet-gemuteerde CLL-vorm) gaat minder goed. Die patiënten vertonen sneller een toename van de CLL-aantallen, hebben vaak meer klachten en lopen een groter risico binnen vijf tot tien jaar aan hun ziekte te overlijden.
De tweede techniek om voorspellend iets over de ernst van de CLL te kunnen zeggen, heeft te maken met onderzoek naar de chromosomen in de CLL. Aangenomen wordt dat op dat niveau fouten zijn opgetreden en dat het soort fouten iets kan zeggen over de levensverwachting van een CLL-patiënt.
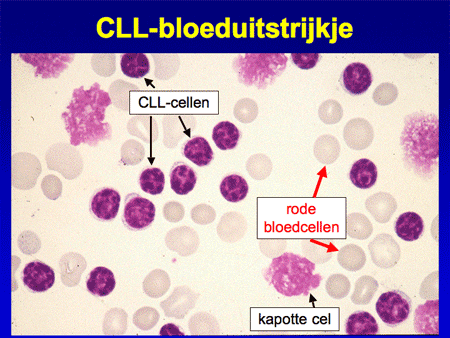
Dia 5. CLL-bloeduitstrijkje
Onderzoek bij een patiënt met CLL
Wanneer met bloedonderzoek de diagnose CLL is gesteld, wordt allereerst (zie hierboven) met aanvullend onderzoek geprobeerd uit te zoeken welk type CLL het betreft: de goede of minder goede subgroep. Vaak wordt ook een beenmergonderzoek gedaan om vast te leggen hoe uitgebreid de ziekte in het beenmerg aanwezig is. In dat geval zal mogelijk ook cytogenetisch (chromosomen) onderzoek verricht worden om vast te stellen welke specifieke afwijkingen er in de kernen (de chromosomen) van de CLL aanwezig zijn. Tot slot wordt door middel van een echo van de buik of een CT-scan gedocumenteerd of er lymfkliervergroting en miltvergroting is opgetreden.

Dia 8
Behandeling van CLL
CLL is tot op heden helaas niet te genezen. Dit betekent dat de effecten van een eventuele behandeling moeten worden afgewogen tegen de nadelen ervan. Bij de meeste patiënten zal door de therapie het aantal CLL-cellen sterk afnemen, maar de ziekte zal in de loop van de tijd altijd weer terugkomen. Aangezien veel patiënten in het geheel geen klachten hebben en ook weinig risico lopen met hun CLL, is het gerechtvaardigd te wachten met therapie tot de ziekte symptomen geeft. Het middel is immers anders erger dan de kwaal! Deze patiënten moeten wel onder controle blijven, aanvankelijk elke paar maanden, en als het beeld stabiel blijft, vervolgens één tot twee maal per jaar. Het is zelfs mogelijk de controle zo lang aan de huisarts over te dragen, mits het bloed gecontroleerd blijft. CLL-patiënten moeten in het najaar ook gevaccineerd worden tegen griep, omdat ze – ook als ze geen symptomen of klachten hebben – toch vatbaarder zijn voor virusinfecties.

Dia 9
Als besloten wordt tot therapie, zijn er meerdere mogelijkheden. De meest toegepaste therapie is die met chemotherapie. Chemotherapie is de naam voor een groep medicijnen die celdodende eigenschappen hebben. In het geval van CLL worden meerdere groepen chemotherapeutica gebruikt, waaronder cyclofosfamide, fludarabine en chloorambucil, soms gecombineerd. Een tweede groep geneesmiddelen bestaat uit een groep van antistoffen, zoals rituximab, alemtuzumab of ofatumumab. Deze antistoffen worden via de bloedbaan ingespoten, herkennen stofjes op de CLL-cellen en zullen die specifiek doden. In sommige behandelschema’s worden de chemotherapeutica soms gecombineerd met een behandeling met antistoffen. Ook prednison is soms effectief tegen CLL en dit wordt dan ook vaak gecombineerd in een behandelschema.
CLL-cellen zijn tot slot erg gevoelig voor lage doses bestraling. Radiotherapie is dan ook erg succesvol en wordt vooral gebruikt als patiënten last hebben van pijnlijke of hinderlijke lymfklier- of miltvergroting.
De chemotherapie wordt over het algemeen erg goed verdragen. De meeste schema’s maken gebruik van combinaties die geslikt kunnen worden. Als er ook antistoffen gegeven worden, is daar wel een infuus voor nodig. Vooralsnog zal de behandeling bijna altijd op de polikliniek kunnen plaatsvinden.
Helaas zijn alle middelen niet zonder bijwerkingen en zullen ze tijdelijk de afweer van een patiënt flink kunnen verslechteren. Therapie met bijvoorbeeld fludarabine of alemtuzumab betekent dan ook dat een patiënt lange tijd extra beschermd moet worden met verschillende soorten antibiotica.
Wat als de CLL na behandeling terugkomt of onvoldoende reageert op chemotherapie?
Allereerst wordt getracht de eerste kuur nog eens te herhalen, met name wanneer een patiënt lange tijd (langer dan een jaar) zonder ziektesymptomen is geweest. Mocht het effect hiervan tegenvallen, dan wordt gezocht naar een andere combinatie van chemotherapeutica, bij voorkeur steeds met antistoffen. Onlangs zijn nieuwe middelen ontwikkeld, waaronder Ibrutinib, die als blokkerende medicijnen specifiek de CLL cellen kunnen doden. Ibrutinib kan als capsules ingenomen worden, lijkt vooralsnog weinig bijwerkingen te hebben, maar heeft als nadeel dat het waarschijnlijk levenslang (hoe lang is nog niet bekend) gebruikt moet worden. Omdat het een nieuw middel is, is er vanzelfsprekend nog weinig bekend over de duur van de effectiviteit en over bijwerkingen op latere termijn. Tot slot is het erg duur. Als het om jonge patiënten gaat (CLL is weliswaar een ziekte van ouderen, maar kan ook op jongere leeftijd voorkomen), valt te overwegen een behandeling te starten met chemotherapie en bestraling gevolgd door stamceltransplantatie. Dit laatste kan ook overwogen worden wanneer er in de CLL ongunstige chromosoomafwijkingen aangetroffen zijn die de overlevingskansen slechter maken. De donor van dergelijke stamcellen is bij voorkeur een broer of zus.
Conclusie
Hoewel de meerderheid van de CLL-patiënten geen behandeling nodig heeft, is er een subgroep patiënten (vooral degenen met een niet-gemuteerde vorm) die zoveel klachten en symptomen hebben dat behandeling nodig is. Het inzicht in de ziekte CLL is de laatste jaren sterk toegenomen, en parallel daarmee ook de behandelmogelijkheden. Ook al is er nog geen genezing in het verschiet, de combinatie met chemotherapie en antistoffen, de ontwikkeling van nieuwe middelen zoals ibrutinib, of – in het uiterste geval – stamceltransplantatie laat wel zien dat er veel meer mogelijk is dan vroeger gedacht werd.
Hulp en ondersteuning
Veel patiënten hebben baat bij contact met de patiëntenvereniging, welke zich bevindt binnen de overkoepelende patientenvereniging HEMATON voor patiënten met bloedkanker, lymfklierkanker, multipel myeloom en voor patiënten die een stamceltransplantatie hebben ondergaan.
Stichting Hematon
Postbus 8152
3503 RD Utrecht
Tel. 030-760 34 60
E-mail: secretariaat@hematon.nl
Website: www.hematon.nl
Deze vereniging zet zich in voor alle patiënten met leukemie, zowel acute leukemie als ook de verschillende vormen van chronische leukemie.




